乳がんを早く、確実に見つける!
~進歩する画像診断~
愛知医科大学外科学講座
乳腺・内分泌外科 教授 中野 正吾 先生

現在、乳がんは女性の9人に1人がかかると推定され、女性のがんの中では最も患者数が多いとされています1)。一方で、乳がんは早期に治療することで治癒の可能性が高い病気でもあります。早期発見に努めることは社会全体の大きな課題であるとして、厚生労働省では40歳以上の女性に2年に一度のマンモグラフィ検診を推奨しています。マンモグラフィ検査は、超音波検査、MRI検査と合わせて乳がんの診断に役立てられています。
中野先生は、Real-time Virtual Sonography(RVS)*システムを世界に先駆けて乳腺画像診断領域に導入され、乳房MRI造影病変を効率よく超音波で検出する方法を考案されました2)。この領域のオピニオンリーダーとしてご活躍中です。乳腺画像診断に造詣の深い中野先生に、乳がんの早期発見の重要性や、乳がんを発見するためにはどのような画像検査があるのかについて教えていただきました。
*RVS:MRIの画像と超音波検査を同期させるシステムで、超音波で見えているのと同じ病変のMRIの再構成画像を、同時に1つの画面でリアルタイムに見ることができるバーチャルリアリティ技術。
1)国立がん研究センターがん情報サービス:最新がん統計(2019年データに基づく)
2)Nakano S, et al. Jpn J Clin Oncol 2009; 39:552-559
【取材】 2021年6月 愛知医科大学 中野先生教授室
【追加取材】 2023年5月

第3回 乳がんを早く、確実に見つけるための新たな画像診断技術への期待
公開日:2023年11月15日
第3回では、第2回でお話に登場したセカンドルックUSという検査と、乳がんを早く、確実に見つけるための新たな画像診断技術について伺います。
マンモグラフィでも超音波でも見つからなかった病変はどのように発見するのでしょうか?
第2回でお話ししたように、手術前にはMRI検査を行うことで、先に行ったマンモグラフィや超音波検査で見落としがなかったかどうかを確認します。こうしてMRIによって初めて主病巣以外に造影病変が見つかった箇所を“MRI-detected lesion”と呼び、10~20%の患者さんに見つかることがあります。その箇所については、超音波によって再び造影病変を見つけに行く検査(セカンドルックUS)を行います。このセカンドルックUSによって、6割程度はその箇所を見つけられますが、残りの4割は見つけることが困難とされています。超音波検査であるセカンドルックUSは、やはり検査術者の技量に依存しますし、客観性や再現性に課題が残ると考えられます。
セカンドルックUSで見つからなくても、造影病変が悪性であることも知られています。このため、欧米ではMRI-detected lesionに対して、MRIガイド下に造影病変を見つけにいって生検する方法(MRI guided biopsy)*が行われています。日本でも保険適用になっていますが、導入施設がまだ少なく、検査に時間もかかるため、普及にはもうしばらくかかりそうです。
*:MRIで病変の画像を確認しながら、麻酔下で針を刺して組織を採取し、顕微鏡で悪性かどうかなどを調べる検査。

マンモグラフィや超音波検査を組み合わせても、すべてのがんを見つけることは難しい場合もあるのですね。ここからは、乳がん領域で中野先生が初めて導入されたRVSについて伺います。
Real-time Virtual Sonography(RVS)とはどのような検査方法なのでしょうか?
RVSとは、MRIの画像と超音波検査を同期させるシステムです。これは日本で開発されたもので、もともと肝臓や前立腺の病変の発見に活用されていました。我々は2005年より乳腺画像領域へRVSを導入しました1)。現在はMRI-detected lesionの検出において通常の超音波検査によるセカンドルックUSでも病変が見つからなかった場合、仰向けの状態でMRIを撮影して、このRVSを併用したセカンドルックUSで再び病変を探しに行くという検査法を開発し、臨床応用を行っています2)。通常の保険適用内の検査です。
RVSでは、超音波で見えているのと同じ断面のMRI像を、同時に1つの画面で見ることができます。これまで、私たちがこの2つの検査画像をどのように見ていたかというと、MRIの画像を見て「あそこにがんが映っているな」とそのつど頭に記憶し、その感覚を頼りに超音波検査のプローブ(探触子)を動かして見ていました。ところが、それではどうしても“ずれ”が生じ、見つけたい造影病変がどこにあるかという確実な証拠がわかりません。しかし、このRVSを使うことによって、今まさに超音波のプローブで動かしている部分と一致したMRIの断面をリアルタイムで見ることができます。術者の技量に関わりなく客観性や再現性を担保することができる非常に有用なシステムです(図1)。愛知県長久手市から世界に向けて発信した新技術は、我が国を含め、イタリア、韓国、イギリス、スペイン、トルコ、中国でも臨床応用が開始されています。
1)Nakano S, et al. Jpn J Clin Oncol 2009; 39: 552-559
2)Watanabe R, Nakano S, et al. Ultrasound Med Biol 2017; 43: 2362-2371
(図1)Real-time Virtual Sonography(RVS)のイメージ図
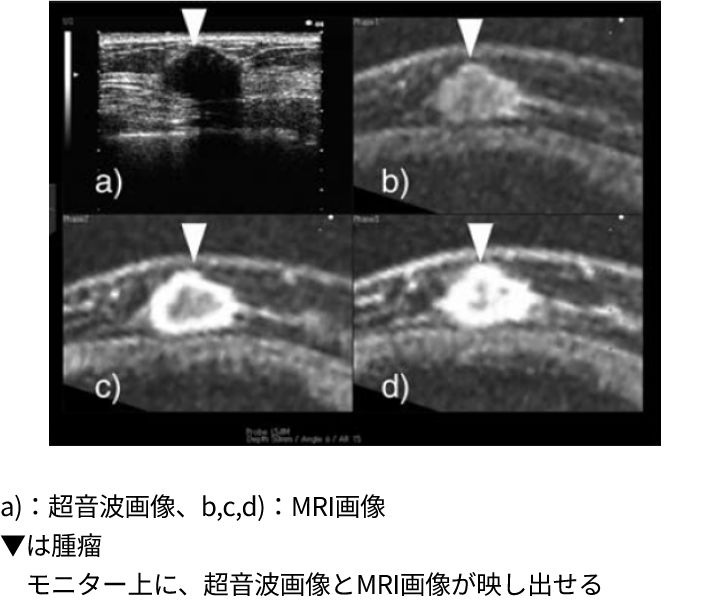
Nakano S, et al. : Jpn J Clin Oncol , 2009 39 : 552-559.
参考:Kousaka et ai, Breast Cancer 2016 23:301-9
磁気位置センサーを用いて超音波(US)施行中にUS画像とUS探触子走査面に一致したMRI/CT画像を同一モニター上に表示できる技術。肝臓、前立腺画像診断に応用されている。大がかりな装置は必要なく外来検査室での使用が可能。RVS施工中は放射線被曝や高磁場の曝露もない。
中野 正吾先生ご提供
RVSはどのような仕組みの技術なのでしょうか?
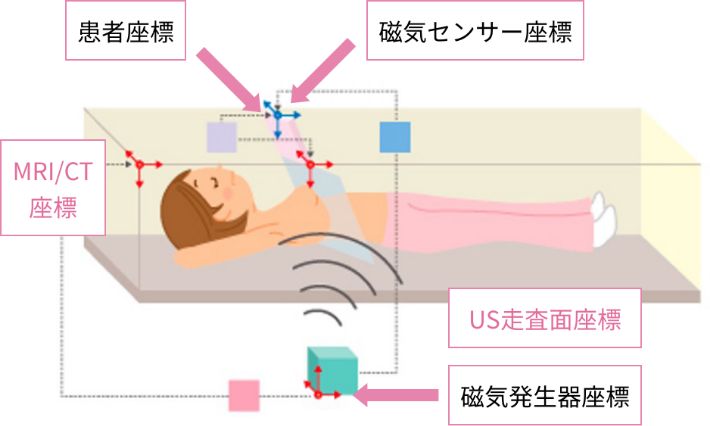
RVSの装置に、予め撮影したMRI画像のデータを取り込んでおきます。磁気センサーをとりつけたプローブを乳房にあてると、磁気センサーが磁場発生器からの磁場を認識し、プローブの位置と角度を検出します。すると、その位置情報に対応したMRIの再構成画像が、超音波画像と共にモニター上に表示される仕組みです。
この2つの異なる様式の画面を合致させるためには基準となる位置が必要で、我々は乳頭を基準としています。日本乳腺甲状腺超音波医学会のバーチャルソノグラフィー研究部会(当時)が発足され、MRI-detected lesionの検出におけるRVSを併用したセカンドルックUSの有用性について、多施設共同前向き臨床試験にて検証しているところです*。
また、MRIで見つかるNon-mass enhancement(NME)という非腫瘤性病変(塊になっていない病変)の多くは良性ですが、中には非浸潤がんが存在することがあります。NMEを有する乳がんに対し乳房温存手術の前に、その病変がどれくらい広がっているか、超音波検査でエリアを決めてマーキングしてから手術を行いますが、通常の超音波単独ではNMEの広がりを正しく認識するのは困難です。その範囲を決めるためにRVSを活用できるかどうかを当科でpreliminaryな検討3,4)を行ったのち、現在多施設共同で臨床試験を行っています**。乳がん・卵巣がん既発症のHBOC患者における乳がん発症率は高く、乳がん早期発見を目的とした乳房MRIサーベイランスが本邦でも開始されました。通常の超音波検査によるセカンドルックUSでの検出困難な MRI-detected lesionを認めた場合の組織生検にも応用可能です。
*:乳房MRI-detected lesion(MRI偶発造影病変)検出における超音波fusion技術(Real-time virtual sonography / Volume
navigation)の有用性の確認(多施設共同前向きコホート研究)UMIN000014952
**:乳房MRI non-mass enhancementの乳房温存手術切除範囲決定における超音波fusion技術(Real-time virtual
sonography / Volume navigation)の有用性の検証(多施設共同介入研究)UMIN000036540
3)Ando T, Nakano S et al. Ultrasound Med Biol 2018; 44:
1364-1370
4)Goto M, Nakano S et al. J Med Ultrason (2001) 2022; 49:
269-278
3Dマンモグラフィ(トモシンセシス)とはどのような技術なのでしょうか?
現在、3Dマンモグラフィ(トモシンセシス)も普及し始めています。通常の2Dマンモグラフィは断層写真(輪切りにしたように撮影した写真)なのですが、3Dマンモグラフィは断層写真のスライスを一面ごとに連続的に見ていくことができるシステムです。片側の乳房に対して複数の断面の画像を撮影し、それを3次元的に再構成することで病変を検出できます。複数の断面を見ることで乳腺と腫瘍の重なりが排除されることによって、これまでの2Dマンモグラフィでは乳腺が重なって影に隠れていた腫瘍が見えるようになったことが、3Dマンモグラフィの大きな特長です(図2)。この3Dマンモグラフィによって、高濃度乳房では乳がんの発見率が非常に上がると期待されています。また、浸潤がんの見落としが少なくなることもメリットです。
マンモグラフィで描出される石灰化は良性と悪性の診断が難しい場合もあるのですが、3Dマンモグラフィであればその場所がより正確にわかるので、早く生検できるというメリットもあります。また、3Dマンモグラフィを用いた吸引式組織生検では、立体的にX・Y・Z軸が自動的に検出できるため、技師の負担を減らすことができます5)。
5)Ido M, Nakano S et al. BMC Med Imaging 2023; 23: 2. doi: 10.1186/s12880-022-00896-1
(図2)3Dマンモグラフィのしくみ
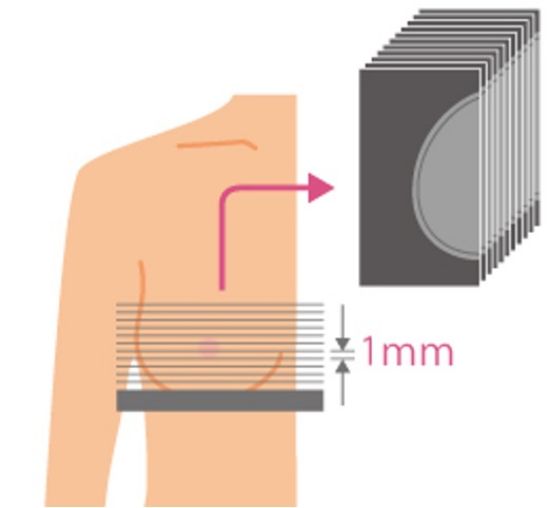
乳房は厚みがあるので、1枚の画像では高濃度乳房などはとくに乳腺と重なって、「がん」が見えにくくなってしまいます。
3Dマンモグラフィでは角度を変えて複数の方向から断面画像をみることで乳腺と重なって見えにくい乳がんも検出可能となります。
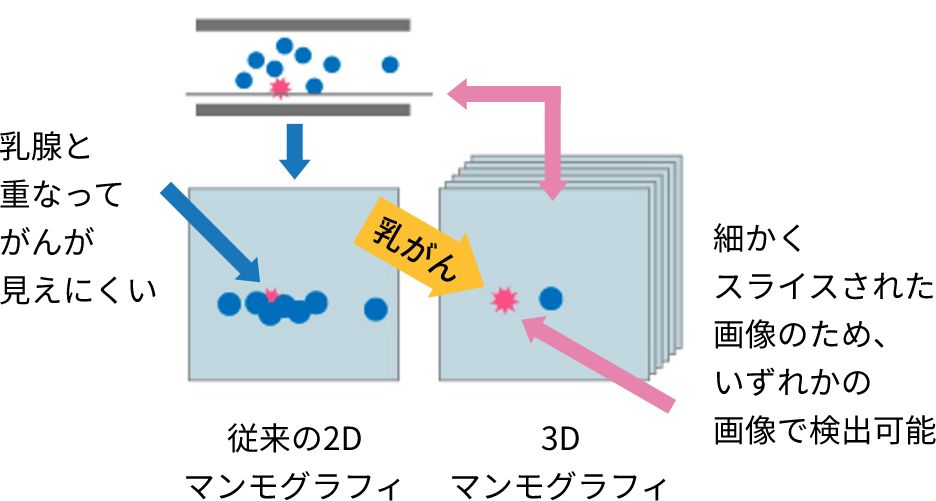
2Dでは厚みがあるために、紫で示す「がん」が見えなくなることがあります。
3Dでは細かいスライス画像なので検出が可能です。
中野 正吾先生ご提供
乳がん診断技術の今後の展望は?
超音波検査ではABUS(Automated Breast Ultrasound)という技術も出てきました。仰向けで機器を載せて自動的にスキャンをして、従来の超音波検査と違ってデータを保存できます。今後はこれが標準的になる可能性があるのではないかと予想されます。
近い将来には、乳がんの診断もAI化が標準になる可能性があります。現在、マンモグラフィは人の目で読んでいますが、そこにAIが導入されつつありますし、超音波診断も同様です。最終的には人が診断しますが、AIの導入により、従来より精度が均質化されることが期待されます。
技術の進歩によって乳がんのある位置をより立体的に捉えることができるようになり、また、今後の診断にはAIの導入も期待されているということですね。正確に病変の位置を捉えることで、乳房温存手術の可能性も広がりそうです。
終わりに、中野先生からメッセージをいただきました。
乳がん検診を考えている方、乳がん治療中の方へのメッセージをお願いします。
最初にお話ししたように、乳がんは早期発見が肝心です。ぜひマンモグラフィ検診に足を運んでください。自己検診あるいは触診で見つからないしこりも、マンモグラフィで見つかる可能性があります。40~49歳の方や高濃度乳房を指摘されている方はマンモグラフィに超音波を併用することもご検討ください。新型コロナウイルス感染拡大の影響により、2020年、2021年は検診控えがありました。最近はまた検診数が増えてきた実感がありますが、まだ元通りの数ではないように思えます。ぜひ定期的な検診を心がけてください。
すでに治療中の患者さんについては、さまざまな治療法が進歩していますので、主治医や医療スタッフの意見を聞き、適切な情報を得ながら治療を受けてください。最近ではインターネットで自ら検索していろいろな情報に触れることはできますが、必ずしも正しい情報とは限りません。わからないことは必ず主治医や医療スタッフに質問し、よく相談しながら治療に取り組むことが大切です。
中野先生のお話からは、乳がんの画像検査はそれぞれに特長があり、それらを組み合わせて診断・治療に役立てていること、また、より正確に病変の位置を見つけるための研究が日々進められていることがわかりました。
乳がんは早期発見で治癒が望める病気ではありますが、それは薬物療法や手術の進歩だけではなく、こうした高精度の画像診断技術に支えられています。自治体や職場などの検診制度を利用して、まずは定期的なマンモグラフィ検診を心がけていきたいものです。
中野先生、ありがとうございました。



