乳がんを早く、確実に見つける!
~進歩する画像診断~
愛知医科大学外科学講座
乳腺・内分泌外科 教授 中野 正吾 先生

現在、乳がんは女性の9人に1人がかかると推定され、女性のがんの中では最も患者数が多いとされています1)。一方で、乳がんは早期に治療することで治癒の可能性が高い病気でもあります。早期発見に努めることは社会全体の大きな課題であるとして、厚生労働省では40歳以上の女性に2年に一度のマンモグラフィ検診を推奨しています。マンモグラフィ検査は、超音波検査、MRI検査と合わせて乳がんの診断に役立てられています。
中野先生は、Real-time Virtual Sonography(RVS)*システムを世界に先駆けて乳腺画像診断領域に導入され、乳房MRI造影病変を効率よく超音波で検出する方法を考案されました2)。この領域のオピニオンリーダーとしてご活躍中です。乳腺画像診断に造詣の深い中野先生に、乳がんの早期発見の重要性や、乳がんを発見するためにはどのような画像検査があるのかについて教えていただきました。
*RVS:MRIの画像と超音波検査を同期させるシステムで、超音波で見えているのと同じ病変のMRIの再構成画像を、同時に1つの画面でリアルタイムに見ることができるバーチャルリアリティ技術。
1)国立がん研究センターがん情報サービス:最新がん統計(2021年データに基づく)
2)Nakano S, et al. Jpn J Clin Oncol 2009; 39:552-559
【取材】 2021年6月 愛知医科大学 中野先生教授室
【追加取材】 2023年5月

第1回 乳がんを早期に発見するために
公開日:2023年11月15日
更新:2026年4月
第1回では、乳がんの早期発見の重要性とそのために自分でできること、そして、どのような検診方法があるのかについて伺います。
乳がんは早期発見ができれば、どの程度の割合で治癒が望めるのでしょうか?

乳がんの診断にはステージというものがあり、浸潤がん・非浸潤がんであるかどうか、腫瘍径、リンパ節転移の有無、そして遠隔転移の有無で分類されます。診断技術や薬物療法の進歩により年々治療成績は向上しており、2009年~2011年に所属リンパ節(わきの下、鎖骨の上下、胸骨傍のリンパ節)転移がなく、他の臓器に転移していない乳がん(限局)と診断された場合、5年相対生存率**は99.3%でした。一方、同時期に乳がんと診断され、所属リンパ節転移を認めた場合(領域)は90.0%、遠隔転移を認めた場合(遠隔)は39.3%と限局に比べ非常に予後が悪いことが明らかになっています(図1)。それゆえに進行する前の早期の段階で見つけることが重要なのです。
乳がんはしこりを自覚して発見されることが多い病気でもありますが、検診によってしこりに触れる前の小さな病変を発見することができます。世界的に乳がんの患者数は増えていますが、マンモグラフィ検診によって乳がんが多く見つかるようになり、早期に治療を受けることで死亡率の減少が認められるようになりました3)。
**:がんと診断された人のうち、5年後に生存している人の割合が性別、生まれた年、および年齢分布を同じくする日本人集団で5年後に生存している人の割合。100%に近いほど治療で生命を救えるがんであることを意味する。
3)国立がん研究センターがん情報サービス:乳がん検診
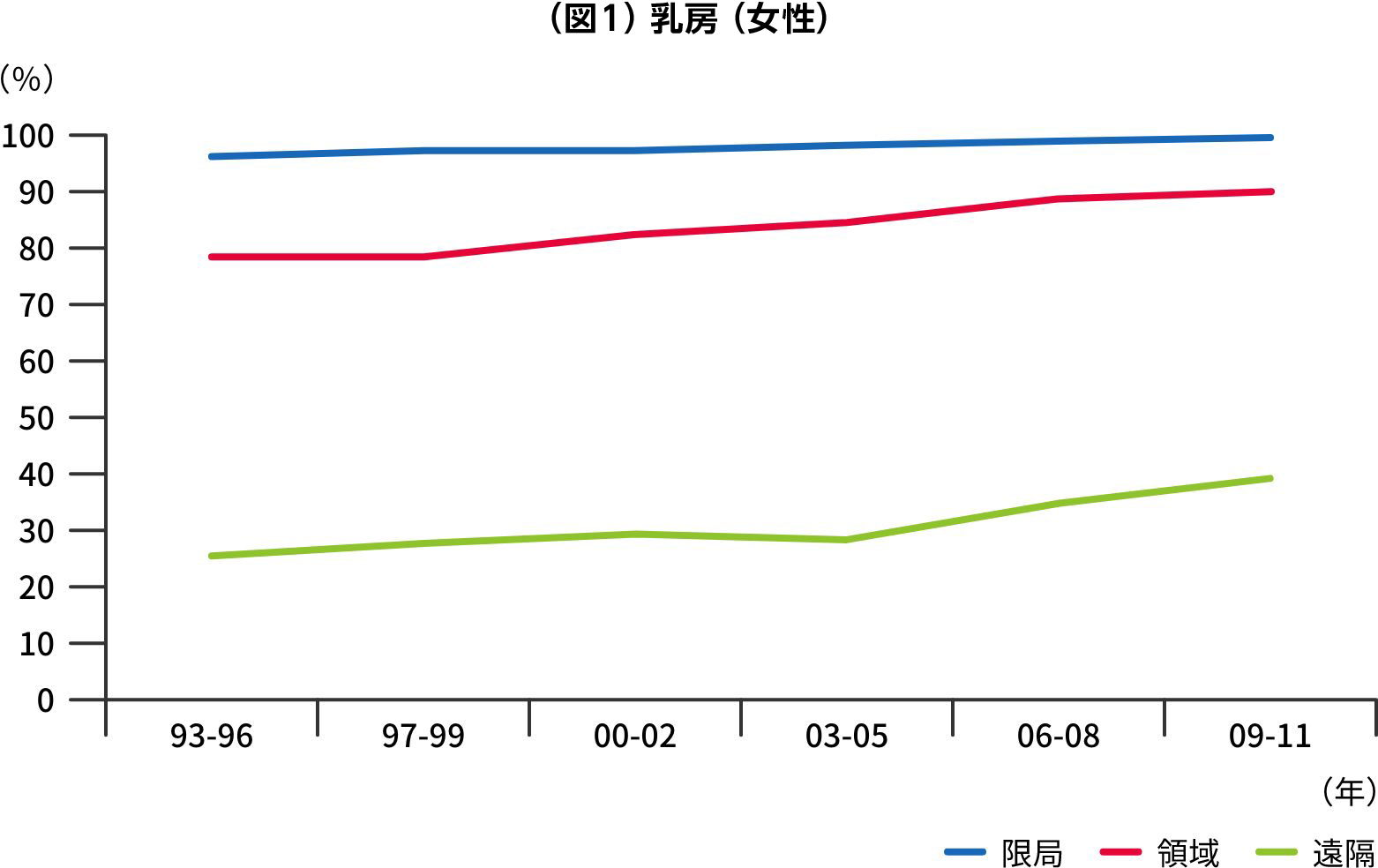
出典:公益財団法人がん研究振興財団「がんの統計2025」
部位別臨床進行度別5年相対生存率
乳がんの早期発見のため、自分自身でできることは?
ご自身でできることとしては、まず定期的な自己検診があります。乳がんは自分で発見できるがんの一つです。1ヵ月に1回、自分の誕生日などを基準として、定期的に自己検診をする習慣をつけてください。閉経前の方は、排卵から月経終了までの間は乳房が張っているので、月経が終わってから1週間くらいの間に行うのが適切なタイミングです。継続的に自己検診を行うことで自分の乳房の変化に気づくとことができますので、違和感があれば乳腺専門医を受診してください。
もう一つ大切なのは、マンモグラフィ検診に足を運ぶことです。現在、乳がんの早期発見が死亡率減少につながることがデータからも明らかになっている検査方法はマンモグラフィ検診だけです4)。それを根拠として、厚生労働省では40歳以上の女性に対して2年に一度のマンモグラフィ検診を推奨しています。一方、高齢者においては乳がんの死亡率減少効果は証明されていますが、40歳代の若年者や高濃度乳房ではマンモグラフィ検診単独では十分な死亡率減少には繋がっていません。また過剰な治療のリスクが高まることもわかってきました。最近では乳がん発症リスクを考慮したリスク層別化乳がん検診という概念が注目されています。特に乳がんの発見率が低下するとされる40~49歳の日本人女性において、マンモグラフィ検査に超音波検査を併用することで乳がんの検出感度が向上したとの研究報告もあります5)。
4)国立がん研究センターがん情報サービス:乳がん検診
5)Ohuchi N, et al. Lancet. 2016; 387: 341-348
マンモグラフィ検診はどうすれば受けられますか?
がん検診は、自治体が提供する「対策型検診」(住民検診・職域検診)と、「任意型検診」(自費で行う人間ドックなど)に大別されます(表)。自治体によるマンモグラフィ検診は公共的な医療サービスとして、全額公費負担あるいは一部公費負担で受けることができます。
2022年の統計によると、全国平均では40~69歳の女性の約半数の方が乳がん検診であるマンモグラフィ検診を受けていることがわかります(図2)。

日本乳癌学会編:患者さんのための乳癌診療ガイドライン 2023年版,P15
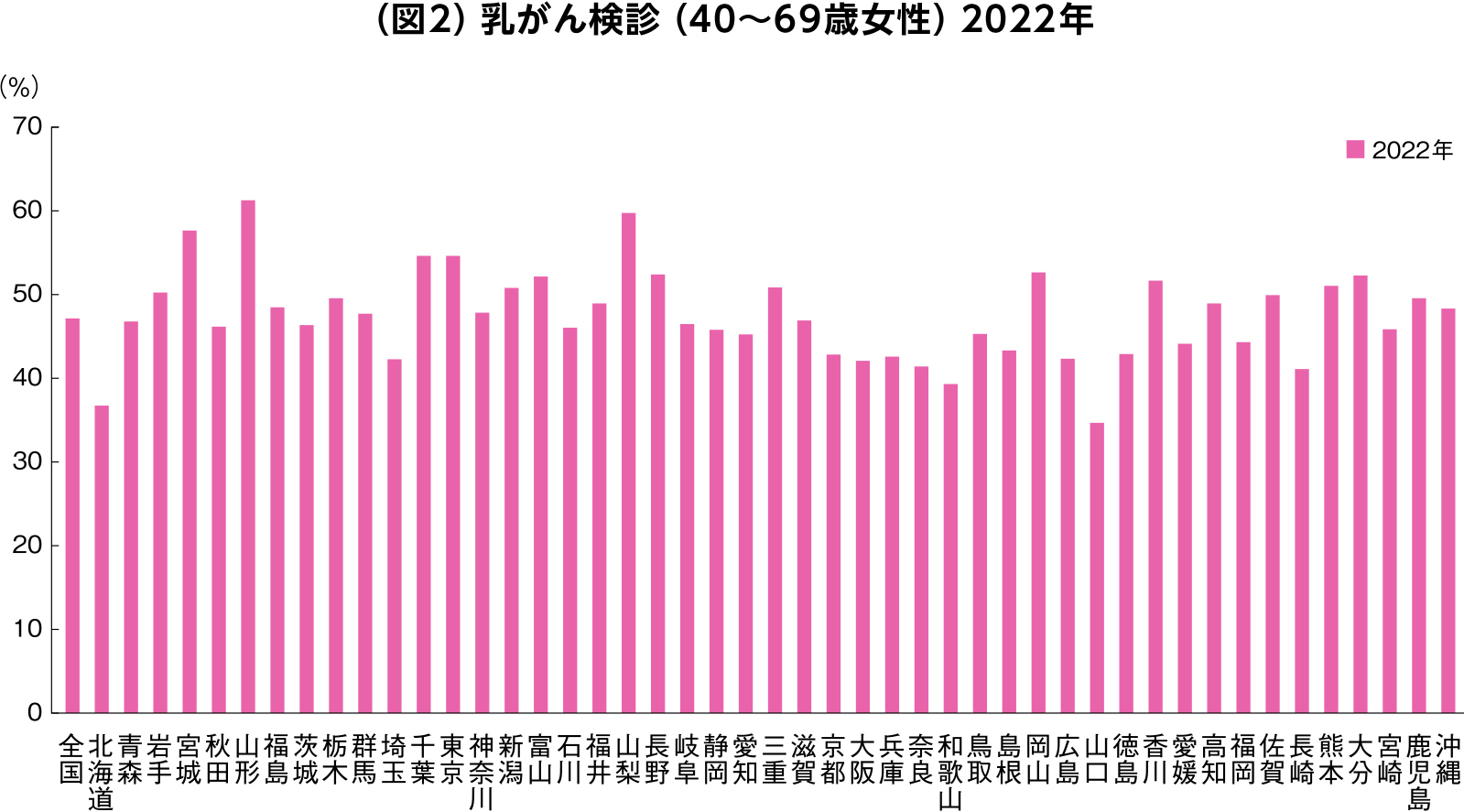
出典:公益財団法人がん研究振興財団「がんの統計2025」
がん検診受診率
マンモグラフィとはどのような検査なのでしょうか?超音波検査との違いは?
マンモグラフィとは乳房専用のX線検査のことです。乳房の脂肪部分は黒く、正常な乳腺は白く映ります。触診では分からないような腫瘤(しこり)や、石灰化という初期の乳がんの兆候を見つけるのが得意なので、しこりになる前の小さな乳がんを見つけられる可能性があります。デメリットとしては、乳房を挟んで撮影するので検査時に痛みを感じます。
もう一つのデメリットとしては、高濃度乳房(dense breast:デンスブレスト)の方の場合、小さなしこりを発見しづらいという点があります。高濃度乳房とは乳腺が多く密度が濃い状態のことで、病気ではありませんが、マンモグラフィでは乳腺もしこりも同じように白く映るために判別しにくいのです。
一方、超音波検査では乳腺は白く映り、しこりが黒く映るという特徴があります。しかし、石灰化は映りません。
マンモグラフィ、超音波検査はそれぞれ画像の映り方に違いがあり、見つけやすい病変が違うということですね。乳がんと診断されたら、さらに精密な画像検査としてMRI検査も施行されます。
第2回では、マンモグラフィ、超音波、MRI、それぞれの検査方法のメリット・デメリットについて、さらに詳しく伺います。



