患者さんのための乳がん診療
ガイドラインをご存じですか
独立行政法人国立病院機構 九州がんセンター 乳腺科部長
徳永 えり子 先生
キャンサー・ソリューションズ株式会社 代表取締役社長
桜井 なおみ 先生
乳がんの治療では、治療方法や療養生活について選択しなければならないことがたくさんあります。それを決定していく過程において、1つの指針となるものがガイドラインです。
日本乳癌学会では、医師が介入手段を決める際に参照する「乳癌診療ガイドライン」(以下、医師向けガイドライン)と、患者さんの意思決定をサポートするための「患者さんのための乳がん診療ガイドライン」(以下、患者向けガイドライン)を作成しています。そこにはどのようなことが書かれていて、どのように読んでいけばよいのでしょうか。ともに患者向けガイドラインの作成委員を務めていらっしゃる乳腺専門医である徳永先生と、自らの乳がん経験を活かしてがん患者支援に携わる桜井さんにお話を伺いました。
【取材】 2020年8月 ホテル日航福岡

第1回
診療ガイドラインは何のために、どのように
作られているのでしょうか?
公開日:2022年1月5日
更新:2024年12月
診療のためのガイドラインは、乳がんだけではなく、あらゆる病気について作成されています。ということは、患者さんの治療はガイドラインに従って行われているということになるのでしょうか? まずはガイドラインとは何なのか、そこに何が書かれているのかについてお話を伺います。
そもそも「診療ガイドライン」とはどのような目的で作られているのでしょうか?
徳永先生診療ガイドラインとは、治療方針を決めるための“道しるべ”です。教科書やマニュアルではなく、絶対に従わなくてはならないものでもありません。科学的な根拠に基づいてはいますが、その内容はあくまで一般論であるといえます。
医師向けガイドラインでは、臨床試験の結果を統計的に解析し、益と害(益=生存期間などの有効性、害=副作用などの安全性)のバランスをとりながら評価して、薬や治療法の推奨度を決定しています。しかし、現実には、アウトカム(治療によって得られる成果)も、治療による益と害のバランスも一人ひとりの患者さんで異なります。もちろん、何も根拠もなく治療するよりはガイドラインが大いに参考になるのですが、最も大切なことは、患者さんは一人ひとり違うということを理解した上で、ガイドラインを患者さんと向き合う際のツールとして使っていくということです。

ガイドラインとは、それに従うことが目的ではなく、患者さん一人ひとりに向き合うために参照するツールであるということですね。

「患者向けガイドライン」はどのような目的で作られているのですか?
桜井さんこれも、患者さんにとっての“道しるべ”として、患者さんが意志決定するためのツールとして使っていただくものです。そのためには、自身の治療について十分に理解していただかなくてはなりませんから、医師向けガイドラインをもとに、わかりやすい内容にするというスタンスで作られました。
徳永先生医師向けガイドラインを一度読んでいただくとわかるのですが、専門的な内容のため、患者さんはまず自分がどこに該当するのか見当がつかないかと思います。治療法についても、推奨の強さやエビデンスレベル(科学的根拠の信頼度)に関して4~5段階の表現になっており、絶対的な答えにはなってはいません。しかし、患者さんにはご自分の治療について理解していただかないとなりませんから、私たち医療者もわかりやすく説明する義務があります。そのため、私たちは医療者向けの内容をわかりやすく作り直した上で、さらに患者さんの思いや知りたいことを反映して、患者向けガイドラインを作成するようにしています。
患者さんが自ら読んで理解してもらえるよう、医師向けガイドラインをもとに、わかりやすく作られたのが「患者向けガイドライン」ということですね。
それでは、医師向けガイドラインとはどのように作られているのでしょうか?
徳永先生日本乳癌学会では、「科学的根拠に基づいた診療ガイドライン」という形で古くから発表してきましたが、2018年版*では、益と害のバランスという視点を特に重視するようになりました(図)。診療ガイドライン作成委員会は、推奨に値する治療かどうかという問い(クリニカルクエスチョン:CQ)について、益と害の両面からアウトカムを設定し、その各分野に対して専門家による小委員会を設け、臨床試験から得られたエビデンス(科学的根拠)を評価します。各小委員会では、いくつものエビデンスをもとに、どのような場合に適しているのか、推奨に値する治療かどうかについて、さらに益と害のバランスを考慮して議論を重ね、最終的にボーティング(Voting:投票)によって推奨の強さを決定します。
*現在は2022年版医師向けガイドラインが最新です
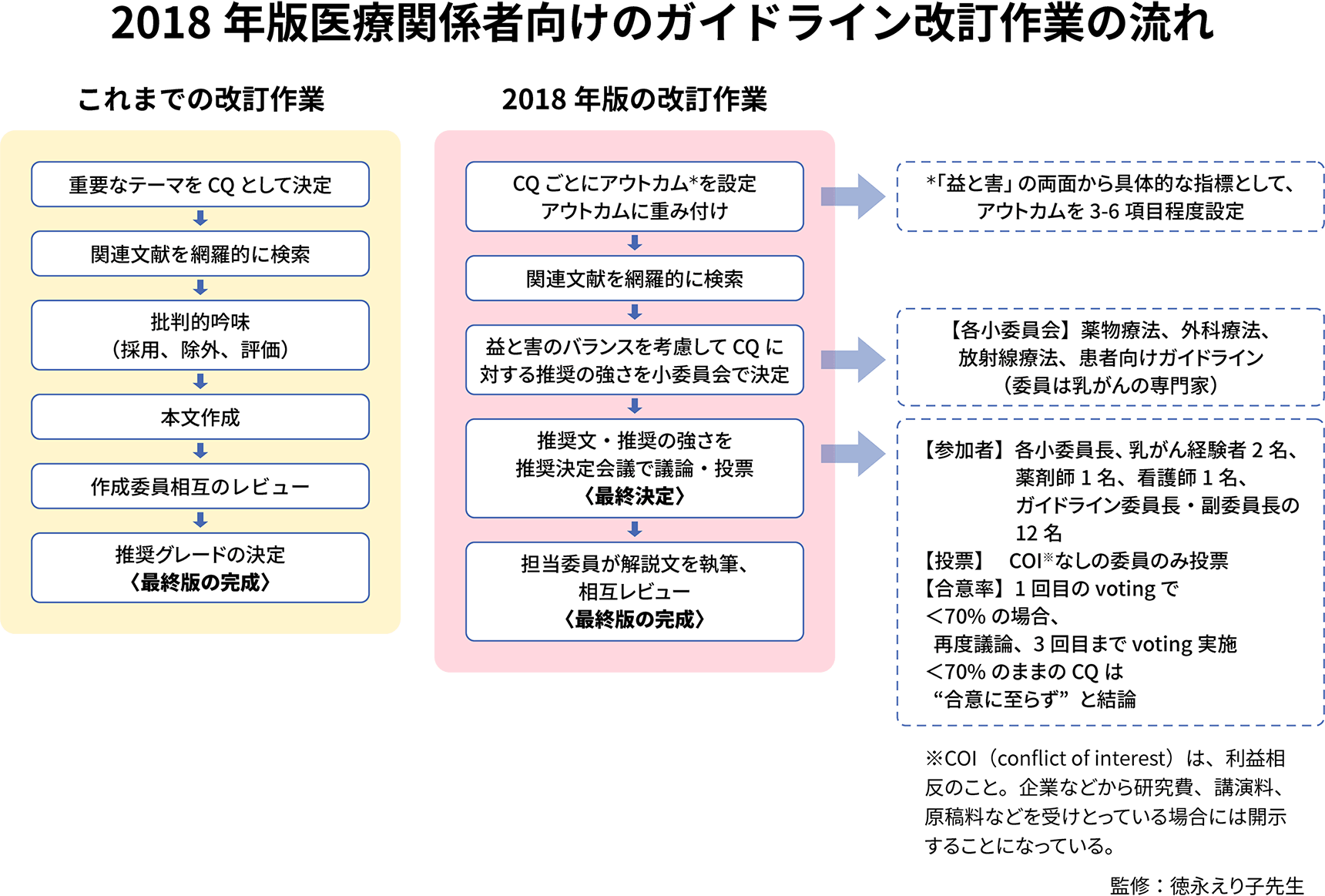
桜井さん私も患者向けガイドライン小委員会の委員を務めていますが、推奨の強さを決めるにあたって、委員一人ひとりがボーティングをするということに非常に責任を感じます。
徳永先生必ずしも全員意見が一致するわけではなく、ボーティング結果が100%にならないことも珍しくありません。
桜井さんどれだけエビデンスがあったとしても、患者さんにとっての益と害を考えた時に、「ちょっと待って」「もう少し考えよう」という人がいることは素晴らしいことだと思います。
私が一番驚いたのが、日本のガイドライン作成委員はボランティアであるということです。米国のNCCNガイドライン*では、エビデンス解析を行う専門職の方がいて、医師はそこで解析された結果を評価していると聞きました。それに比べると、日本ではエビデンスの解析も委員の先生方が行っています。自分の研究のためだけではなく、ガイドライン作成のために日々診療に追われる現場の医師がボランティアで解析から行っていると知って、驚きました。
*National Comprehensive Cancer Network:全米を代表するがんセンターで結成されたガイドライン作成組織。
ガイドラインとは、医師向けも患者向けも専門家による慎重な議論を経て作られていることがわかりました。データの解析から評価までボランティアの先生方の手で作られているとは、頭が下がります。
医師向けガイドラインの評価では、どのような点が重視されていますか?
徳永先生多くの臨床試験の結果は客観的、総合的に評価されています。ただ、臨床試験に参加される方というのは一定の条件が設定されている方たちで、私たちが毎日診ている患者さんは、その条件には当てはまらない方のほうが多いと思います。したがって、臨床試験から得られるエビデンスの評価とは一般論であって、ガイドライン上で一番強く勧められることと、目の前の患者さんにおいて一番強く勧められることとは、必ずしも一致しないこともあります。患者さんの益と害のバランスを考慮して評価するのはもちろんなのですが、ある条件に合った人だけの臨床試験のデータを基に、どこまでを現場の治療に反映していくのか、どのようにエビデンスを拡大解釈してよいのかということを考えていくことが、非常に重要だと思います。
もう一つ気をつけたいことは、ある治療法をガイドラインに落とし込む時に、患者さんの経済的なコスト感覚が考慮されていないということです。高額療養費の制度を使ったとしても毎月何万円も負担する治療に対する負担感は患者さんによって異なります。そうした高額のお金を払って得られる治療の効果が、その患者さんにとってメリットがあるかどうかは、一人ひとりの価値観によって異なり、話してみないとわかりません。
実は、薬価の高い薬を使う際に、最も患者さんとの話し合いが必要だと思うのが収入の多い患者さんです。高額療養費の自己負担限度額(表)が最高額の患者さんでは、いくら高収入であっても、がんの再発で毎月20万円以上もの出費が続くとなれば相当な負担になります。逆に、所得の少ない場合では自己負担が少額で、治療に対してあまり負担を感じずに続けておられる患者さんも多くいらっしゃいます。

*高額療養費制度については当サイト「お役立ち情報」もご参照ください。
https://www.nyugan-infonavi.jp/oyakudachi/seido.html
桜井さん私が乳がんになった当時はまだ窓口での自己負担の限度額制度がなく、抗がん剤を使った時は数十万円という額を一旦支払い、申請した後しばらく経ってから還付されましたから、その都度現金の手持ちが少なくなるのを実感しました。まだクレジットカード払いも普及していなかった頃のことです。そのために治療を断念する患者さんもいました。その代わり、患者さんは自分の薬が本来どのくらいの額かという相場はわかっていたものです。今は窓口での自己負担の限度額制度ができたことで、患者さん自身のコスト意識も遠のいているかもしれません。
患者さんは身体の状態も一人ひとり違えば、経済的な事情も違います。現実の医療のすべてを医師向けガイドラインに反映するのは難しいということですね。医師の先生方にとっては、そうした事実を踏まえた上で医師向けガイドラインを参照していくことが大切だということがわかりました。
第1回では、患者向けガイドラインは医師向けガイドラインに基づいて作られていること、そして、その医師向けガイドラインはどのように作られているのかについて教えていただきました。
第2回では、患者向けガイドラインの特徴について伺います。



