乳がんの早期発見をめざして
~診断に必要な検査の特徴と目的を知ろう
大阪大学大学院医学系研究科
外科学講座乳腺内分泌外科学
教授 島津 研三 先生

乳がんは今や日本人女性の9人に1人が罹患すると言われており1)、乳がん検診を受ける方は徐々に増加しています。要精密検査と判定された場合は、診断を確定するためには問診、画像検査、病理検査などを順次受けることになり、診断後も治療に向けて術式や薬物療法などを決定するための検査が続きます。
乳がん検診はなぜ必要なのでしょうか、そして乳がんを診断・治療するためにに必要な検査にはどのような特徴があるのでしょうか。乳がんの病期診断に有効とされるセンチネルリンパ節生検を専門に研究され、様々な診断方法を追求してこられた島津先生に解説していただくとともに、乳がん診断の今後の展望についても伺いました。
1)国立がん研究センター がん情報サービス:最新がん統計(2020年データに基づく) (https://ganjoho.jp/reg_stat/statistics/stat/summary.html) 2025年4月閲覧
【取材】2023年5月 日本化薬本社

第3回 乳がん診断の今後の展望
公開日:2024年5月13日
更新:2025年6月
乳がん治療にあたっては、腋窩リンパ節転移の診断が非常に重要です。第3回では、島津先生のご専門であるセンチネルリンパ節生検、そして乳がんの診断の展望についてお話しいただきました。終わりに、患者さんへのメッセージについても伺いました。
センチネルリンパ節生検の功績とは?
リンパ節転移の有無を診断することで、侵襲の少ない手術が可能に
乳がんは発見された時に約2〜3割の人にリンパ節転移があります。しかし、術式はセンチネルリンパ節生検が開発される前と今とでは大きな違いがあり、昔は乳がんの手術は腋窩(えきか)リンパ節郭清(かくせい)を伴うものでした。腋窩リンパ節郭清とは、がんの切除とともにわきの下のリンパ節をまわりの脂肪組織ごと切除することです。
一方、現在は手術前の画像診断などでリンパ節転移がないと判断された場合については、術中に「センチネルリンパ節生検」という検査を行ってがん細胞の転移の有無を改めて診断します。「センチネル」とは“見張り”の意味です。「センチネルリンパ節」とは、乳癌からのリンパ流が最初にたどり着くリンパ節のことで、乳がん細胞が最初に転移しやすいリンパ節と考えられています。センチネルリンパ節にがん細胞が見つからなければ他のリンパ節に転移がないと判断しリンパ節郭清をしませんが、見つかれば他のリンパ節にも高率で転移していると考えられ、腋窩リンパ節郭清を行います。

センチネルリンパ節を見つけるためには腫瘍や乳輪の回りに色素や放射性同位元素(アイソトープ)を注射します。腋窩リンパ節が20個程度ある中で、乳房からのリンパ流が最初にたどり着くリンパ節は理論上1個ですが、ほぼ同時に行き着くものもあるので、平均すると2個くらい摘出し検査します。
センチネルリンパ節生検によって転移がない人はリンパ節郭清を行わずに済むので腕のむくみなどの合併症は起こりにくく、ゼロとは言えないものの、明らかに小さな侵襲で済むというメリットを得られます。センチネルリンパ節生検が開発される前は乳がんの手術といえば腋窩リンパ節郭清を伴うものだったのが、今ではそれがたった2割程度となり、約8割の人は郭清術を受けずに済むようになったのです。
センチネルリンパ節生検のおかげでリンパ節転移の有無についてより確実に診断できるようになり、侵襲の小さい手術で済む人が増えたということですね。
乳がんにおける遺伝学的検査は今後さらに重要になるのでしょうか?
HBOC(遺伝性乳がん卵巣がん症候群)はすでに予防的手術が保険適用に
乳がんの5~10%は遺伝性のものであり、そのうちの半数にBRCA1とBRCA2 と呼ばれる遺伝子に病的な変異があることがわかっています。これら2つの遺伝子に起因して乳がんや卵巣がんを高いリスクで発症する遺伝性腫瘍は、HBOC(遺伝性乳がん卵巣がん症候群)と呼ばれています。
乳がんを発症しており、年齢や家族歴など特定の条件を満たした方は、保険適用でBRCA1/2 について遺伝学的検査を受けることができます。血液検査ですので、検査は比較的簡単です。そこで陽性となった場合は、発症していない反対側の乳房に対するリスク低減のための予防的切除術や乳房再建手術、そしてリスク低減のための卵巣卵管摘出術について、保険適用で実施できるようになりました。遺伝性乳がん家系が疑われた場合はご家族にも影響を及ぼすため遺伝学的検査を実施するかどうかについては難しい面もありますが、遺伝学的検査が実施可能であることについては、患者さんには必ず情報提供していくべきだと考えています。
将来的には、BRCA1/2 以外の遺伝学的検査でも保険適用が広まることを期待しています。乳がんに関連するがん遺伝子のうち、例えばリ・フラウメニ症候群(家系内に脳腫瘍や骨肉腫などさまざまな腫瘍が発症する遺伝性疾患)にも関与しているTP53 遺伝子の検査は保険適用にはなりませんが、自費によるサーベイランスが有効であると考えられています。これからの乳がん治療は、検診による予防と遺伝学的検査の普及へと進展していくのではないかと思います。
目標は10年生存率95%ーカギは検診率向上と遺伝性乳がんの予防
早期に発見された乳がん患者さんの10年生存率は90%に達しています1)。がんは再発すると治療抵抗性になり治癒が困難となるため、再発を回避できない限り生存率を95%以上にすることは難しいですが、90%を95%にするために、何が一番有効かと言えば検診です。もちろん、がんにかかっても薬物療法の進歩などで治療の有効性は向上しています。しかし、早く見つかったほうが身体的にも経済的にも治療の負担が少なく治癒を望めます。再発後の長い治療期間やそれに伴う医療費を考えれば、検診を充実させるほうが得策ではないでしょうか。
遺伝学的検査でBRCA1/2 陽性となった場合も、乳がんについては定期的なサーベイランスが有効で早期発見・早期治療が可能です。しかし、HBOCによる乳がんあるいは卵巣がんは発症すると予後が悪いため、予防的切除術がリスク低減のためのもう一つの有効な手段と言えます。
1)公益財団方針がん研究振興財団:がんの統計2023,p103
(https://ganjoho.jp/public/qa_links/report/statistics/pdf/cancer_statistics_2023_data_J.pdf)2023年8月閲覧
読者の皆さん、そして乳がん患者さんへのメッセージをお願いします。
乳房を触る習慣をつけ、怖がらずに検診を受けましょう
乳がんは女性ホルモンが発症に関与する疾患ですから、食生活が豊かになり、寿命が延びて月経のある期間が長くなれば必然的に増えると考えられます。今、日本人女性の9人に1人が乳がんにかかる可能性がある時代です。
第1回でお話ししたように、ブレスト・アウェアネスという言葉が広く使われるようになりました。堅苦しく考えず、とにかく乳房を触ってください。決まった方法はありませんから、気軽にくまなく触ってみることです。大事なのは、「以前とは違うかもしれない」と違和感に気づくこと。つまり、変化を見て欲しいのです。普段よく触っているからこそ、「前にこんな所にしこりがあったかな?」と気づくことができます。
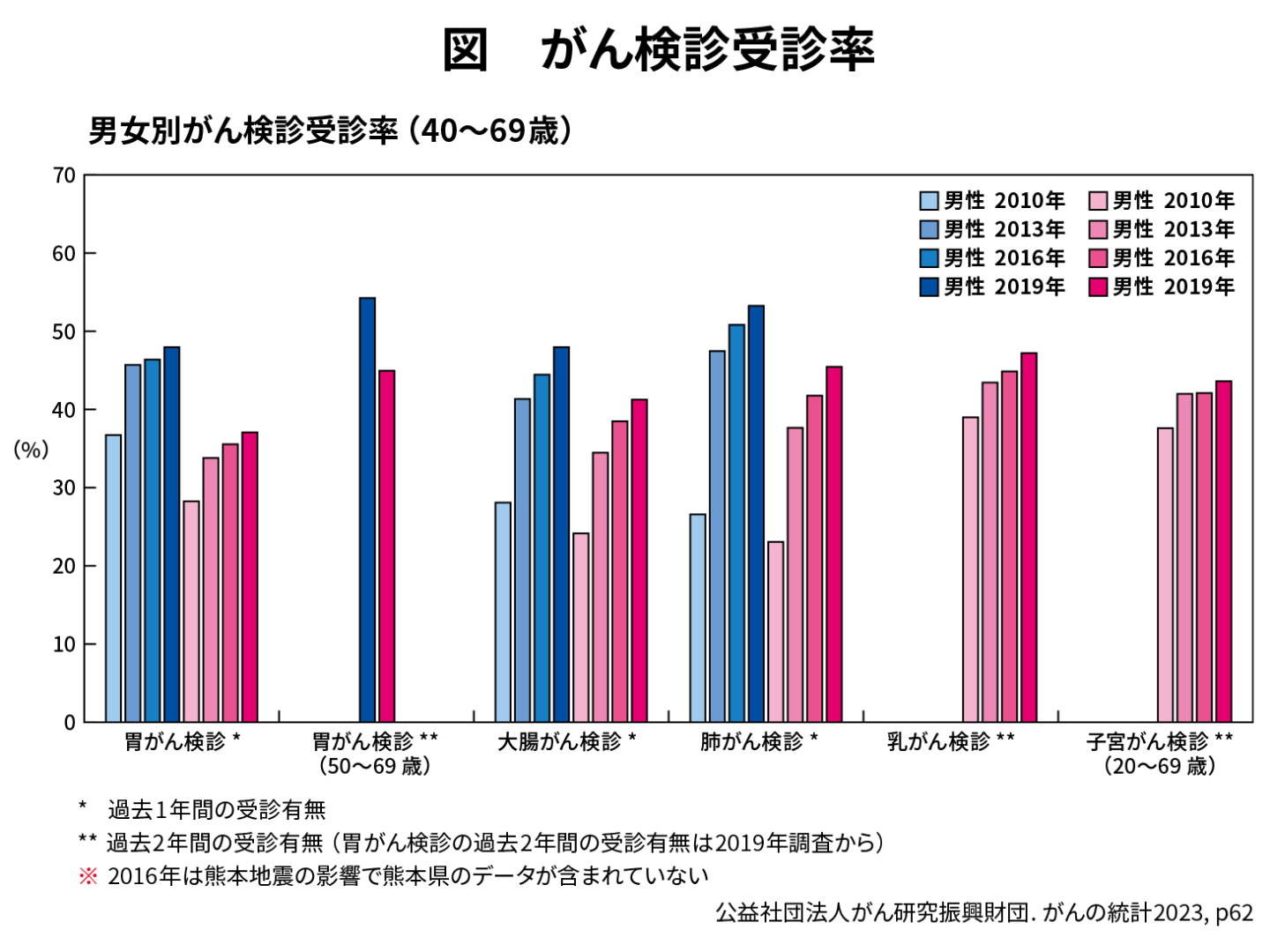
そして、何かの変化を感じたら受診してください。また、第2回でお話ししたように乳がんの約2〜3割はマンモグラフィによって見つかっています。40歳以上の人は対策型検診でも任意型検診でも結構ですからマンモグラフィ検診を受けてください。発見契機に繋がるはずです。現状の検診率(図)を70~80%に上げられれば、死亡率も下がると期待できます。これも第1回でお話ししましたが、無関心なのではなく怖くて受けない人も多いですし、「自分は大丈夫」というバイアスがかかっている人もいます。しかし、先入観を取り払って検診を受けていただきたいと切に願います。
乳がんは早期に発見すれば治りやすい疾患と言えます。前向きに治療に取り組みましょう
私がいつも患者さんにお伝えしているのは、「乳がんは治りやすい疾患ですから前向きに考えて治療しましょう」ということです。1㎝の大きさの乳がんでリンパ節転移がなかった場合、サブタイプはさまざまあるとはいえ、基本的には9割以上の方が治ります。乳がんは治せる疾患であると考えて、家族の方もどうぞ協力してあげてください。乳がんは乗り越えがいのあるがん種です。手術の副作用はゼロではありませんが比較的軽く、どちらかといえば抗がん剤の副作用のほうがつらいかもしれません。しかし、しっかりと治療をやり通せば治る可能性が高い疾患だと思います。
万が一再発した時にも後悔することがないように、最初からベストな治療を受けてください。ご家族は患者さんがベストの治療を受け入れ、やり遂げられるよう、どうぞサポートしてあげてください。
外科手術や薬物療法の進展だけでなく、遺伝性乳がんの研究についても年々進んでいる反面、乳がんの検診率は高いとは言えません。何より大切な早期発見のためには、まずブレスト・アウェアネスを身につけ、検診に行くことが大切ですね。
島津先生、ありがとうございました。



